تالاسمی یکی از مهمترین بیماریهای ژنتیکی خونی است که به دلیل نقص در تولید هموگلوبین، پروتئین مسئول انتقال اکسیژن در خون، ایجاد میشود. این بیماری به دلیل جهش ژنتیکی رخ میدهد و از والدین به فرزندان منتقل میشود. در ادامه این مطلب از دکتر مهناز شکروی به جزئیات بیشتری درباره علائم، تشخیص، درمان و پیشگیری تالاسمی پرداخته میشود:
تالاسمی بر اساس نوع نقص ژنتیکی، به انواع مختلف تقسیم میشود. دو نوع اصلی تالاسمی، تالاسمی آلفا و تالاسمی بتا هستند. هر کدام از این انواع نیز میتواند به شکلهای خفیف، متوسط یا شدید بروز کند.
تالاسمی آلفا:
در این نوع از تالاسمی، نقص در تولید زنجیرههای آلفای هموگلوبین رخ میدهد. هموگلوبین از چهار زنجیره پروتئینی ساخته میشود: دو زنجیره آلفا و دو زنجیره بتا. اگر یکی از زنجیرههای آلفا دچار نقص شود، تالاسمی آلفا رخ میدهد. بر اساس تعداد ژنهایی که درگیر هستند، تالاسمی آلفا به چهار زیرنوع تقسیم میشود:
1- تالاسمی خاموش: تنها یک ژن دچار نقص است و علائم بیماری خفیف یا نامشخص هستند.
2- تالاسمی مینور (آلفا): دو ژن معیوب است و علائم خفیفی از کمخونی دیده میشود.
3- تالاسمی هموگلوبین H: سه ژن معیوب است و کمخونی شدیدتر و علائم بیشتری مانند بزرگی طحال و مشکلات رشد مشاهده میشود.
4- هیدروپس فتالیس: زمانی که هر چهار ژن زنجیره آلفا معیوب باشند. این حالت بهطور معمول در مراحل جنینی کشنده است و نوزاد نمیتواند زنده بماند.
تالاسمی بتا:
تالاسمی بتا به دلیل نقص در تولید زنجیرههای بتای هموگلوبین رخ میدهد. در این نوع تالاسمی، دو ژن بتا وجود دارد که ممکن است یکی یا هر دوی آنها معیوب باشند. تالاسمی بتا به سه شکل اصلی تقسیم میشود:
1- تالاسمی مینور (بتا): یکی از ژنها معیوب است و علائم بیماری معمولاً خفیف است. این افراد ممکن است کمی کمخونی داشته باشند اما نیاز به درمان خاصی ندارند.
2- تالاسمی اینترمدیا: هر دو ژن معیوب هستند، اما به شکلی ملایمتر نسبت به تالاسمی ماژور. این بیماران ممکن است در برخی مراحل زندگی نیاز به تزریق خون داشته باشند.
3- تالاسمی ماژور (بیماری کولی): هر دو ژن بتا به شدت معیوب هستند. این نوع از تالاسمی، شدیدترین شکل بیماری است و افراد مبتلا نیازمند تزریق منظم خون و مراقبتهای پزشکی مداوم هستند.
علائم و نشانهها:
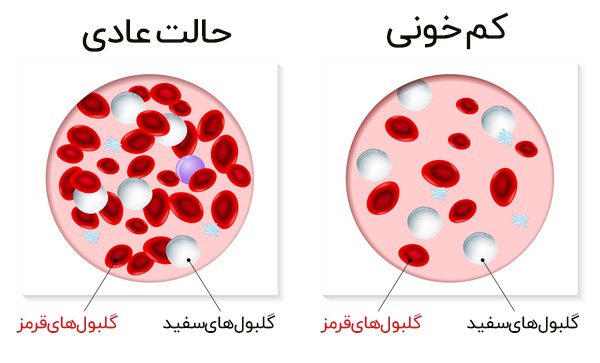
تالاسمی بسته به شدت نقص ژنتیکی، علائم مختلفی دارد. شایعترین علائم عبارتند از:
- خستگی شدید
- ضعف
- زردی پوست و چشمها (یرقان)
- استخوانهای شکننده
- رشد ناهنجار و مشکلات قلبی
علائم بیشتر تالاسمی
در کنار علائم ذکرشده ، تالاسمی میتواند علائم و عوارض بیشتری نیز به همراه داشته باشد:
تغییرات در استخوانها: افراد مبتلا به تالاسمی ماژور ممکن است دچار تغییرات ساختاری در استخوانها، بهویژه استخوانهای صورت و جمجمه، شوند. این تغییرات ناشی از تولید ناکافی گلبولهای قرمز و تلاش بدن برای جبران این کمبود است.
بزرگ شدن طحال: طحال نقش مهمی در تجزیه گلبولهای قرمز دارد. در افراد مبتلا به تالاسمی، گلبولهای قرمز ضعیف یا غیرطبیعی تولید میشود که باعث میشود طحال برای از بین بردن این گلبولها به شدت فعالیت کند. این موضوع میتواند منجر به بزرگی طحال (اسپلنومگالی) شود.
رشد ناهنجار: کودکان مبتلا به تالاسمی ماژور ممکن است با تأخیر در رشد مواجه شوند. این تأخیر میتواند به دلیل کمبود اکسیژن کافی در بدن و مشکلات تغذیهای مرتبط با بیماری باشد.
سنگ کیسه صفرا: تجمع غیرطبیعی بیلیروبین (مادهای که از تجزیه هموگلوبین بهوجود میآید) میتواند باعث ایجاد سنگ در کیسه صفرا شود.
مشکلات قلبی: کمخونی طولانیمدت و شدید میتواند منجر به نارسایی قلبی یا سایر مشکلات قلبی شود، زیرا قلب برای جبران کمبود اکسیژن باید با شدت بیشتری کار کند.
تشخیص:
تشخیص تالاسمی معمولاً از طریق آزمایشهای خونی انجام میشود. آزمایش هموگلوبین الکتروفورز یکی از رایجترین آزمایشها برای تشخیص نوع تالاسمی است. همچنین، آزمایشهای ژنتیکی برای بررسی نقص ژنتیکی نیز میتواند انجام شود.
درمان
درمان تالاسمی بستگی به نوع و شدت بیماری دارد. در موارد خفیف، ممکن است نیازی به درمان نباشد. اما در موارد شدیدتر، درمانهایی مانند:
- تزریق منظم خون
- داروهای کاهنده آهن (به منظور جلوگیری از تجمع آهن اضافی در بدن)
- پیوند مغز استخوان (در برخی موارد شدید) از جمله روشهای درمانی مورد استفاده هستند.
درمانهای بیشتر
در کنار روشهای درمانی اصلی مانند تزریق خون و پیوند مغز استخوان، روشهای درمانی و مراقبتی دیگری نیز وجود دارد که برای بهبود کیفیت زندگی بیماران تالاسمی مفید است:
• داروهای کاهنده آهن: تزریق مداوم خون در بیماران تالاسمی منجر به تجمع آهن اضافی در بدن میشود که میتواند به کبد، قلب و سایر اندامها آسیب بزند. داروهای کاهنده آهن مانند دفرال (Deferoxamine) یا دفراسیروکس (Deferasirox) برای دفع آهن اضافی تجویز میشوند.
• تغذیه مناسب: بیماران تالاسمی باید رژیم غذایی مناسبی داشته باشند تا بدن آنها به بهترین شکل ممکن عملکرد داشته باشد. مصرف مواد غذایی سرشار از فولات (اسید فولیک)، مانند سبزیجات سبز، میتواند به تولید گلبولهای قرمز کمک کند.
• مراقبت از طحال: در مواردی که طحال به شدت بزرگ شده باشد و باعث مشکلاتی مانند کاهش تعداد گلبولهای قرمز یا افزایش خطر عفونتها شود، ممکن است جراحی برداشتن طحال (اسپلنکتومی) لازم باشد.
تالاسمی و بارداری
برای زنانی که مبتلا به تالاسمی هستند یا ناقل این بیماری هستند، بارداری ممکن است با خطراتی همراه باشد. این زنان نیازمند مراقبتهای ویژه و نظارت مداوم هستند تا از کمخونی شدید و سایر عوارض جلوگیری شود. همچنین مشاوره ژنتیکی قبل از بارداری برای زوجهایی که یکی یا هر دو ناقل تالاسمی هستند، توصیه میشود. با آزمایشهای ژنتیکی پیش از تولد (مانند آمنیوسنتز) میتوان احتمال ابتلای جنین به تالاسمی را بررسی کرد.
چشمانداز آینده و پیشرفتهای جدید در درمان تالاسمی
در سالهای اخیر، پیشرفتهای مهمی در زمینه درمان تالاسمی انجام شده است:
- ژندرمانی: یکی از امیدوارکنندهترین روشهای درمانی جدید، ژندرمانی است. در این روش، ژن معیوب که باعث ایجاد تالاسمی شده است، با ژن سالم جایگزین میشود. این روش هنوز در مراحل تحقیقاتی است، اما نتایج اولیه بسیار امیدوارکننده بوده است.
- پیوند سلولهای بنیادی: این روش درمانی میتواند به عنوان یک درمان قطعی برای برخی از بیماران تالاسمی استفاده شود. پیوند سلولهای بنیادی از یک دهنده سالم میتواند باعث تولید گلبولهای قرمز سالم در بدن بیمار شود.
پیشگیری
تالاسمی یک بیماری ارثی است و بنابراین پیشگیری از طریق مشاوره ژنتیکی قبل از بارداری بسیار مهم است. آزمایشهای ژنتیکی میتوانند به والدینی که ناقل ژنهای معیوب هستند کمک کنند تا از خطر انتقال بیماری به فرزندان خود آگاه شوند.
نتیجهگیری
تالاسمی یک بیماری مزمن اما قابل مدیریت است. با تشخیص زودهنگام و درمان مناسب، افراد مبتلا میتوانند زندگی نسبتاً طبیعی داشته باشند. آگاهی و مشاوره ژنتیکی میتواند نقش مهمی در کاهش شیوع این بیماری ایفا کند.